医療特集
高血圧について - 原因・症状・検査
更新日:2016/12/01
高血圧は日本人の3分の1が該当すると推定され、現代の国民病とも言えます。血圧が高いまま放置していると、気がつかない間に生命に直結するような重篤な疾患を引き起こすことから「サイレントキラー」との別名もあり、実はとても怖い病気です。

お話を伺った先生:
NTT東日本関東病院 高血圧・腎臓内科 部長
渋谷 祐子(しぶや ゆうこ)
高血圧とは
血圧のしくみ
血圧とは、血液が血管を流れるときに血管の壁を押す圧力のことをいいます。心臓は収縮と拡張を繰り返して血液を全身に循環させていますが、これにはある程度の圧力が必要です。
血圧は、血液を送り出すときに最も高くなります。このとき心臓はギュッと縮む(収縮する)ことから、一番高い血圧のことを「収縮期血圧」と呼びます。逆に、縮んだ心臓が戻って広がる(拡張する)ときの血圧は低くなり、一番低い血圧を「拡張期血圧」と呼びます。
また、血圧は朝は高く夜には低くなるというように、1日の活動の中で変動し、身体活動だけでなく精神的な面にも影響されて変動します。
高血圧の基準
血圧が正常域の範囲を超えて高く、収縮期血圧(最高血圧)が140mmHg以上、拡張期血圧(最低血圧)が90mmHg以上であると、「高血圧」と診断されます。両方とも高い場合はもちろん、どちらか一方だけが高い場合も高血圧とされます(図1)。
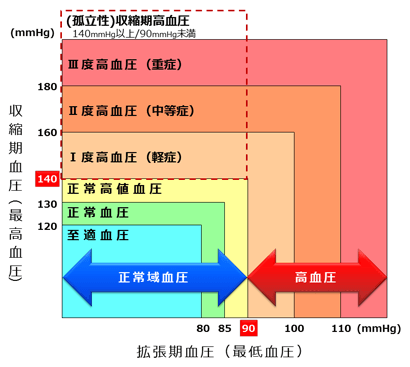
図1 成人における血圧値の分類(高血圧治療ガイドライン2014より)
高血圧の症状
高血圧には一般的にほとんど自覚症状がありません。重度の高血圧では、頭痛、めまい、胸痛、動悸、手足の痺れなどが現れることもあります。
高血圧がなぜ悪いのか
高血圧は、心臓や血管に負担をかけ、気づかない間に様々な合併症を引き起こす原因になります。そして本当に怖いのはこれらの合併症で、生命を脅かすものが多いことも特徴です。「サイレントキラー(沈黙の殺人者)」とは、自覚のないままに進行し、気づいたときには生命にかかわる状態となっている病気のことをいいます。高血圧はその代表的な病気です。
合併症は、脳血管障害、心臓血管障害、腎臓障害、眼底異常などです。詳しくは後述します。
高血圧の統計
日本では、約4300万人が高血圧だと推定されています(高血圧治療ガイドライン2014より)。これは実に国民の3人に1人に相当し、高血圧は日本で最も多い病気です。しかし、医療機関で診察を受けている人は約900万人(患者全体の約20%)程度とされ、何らかの治療をせずにそのままにしている人や高血圧であることに気がついていない人が多数いると考えられています。
高血圧の患者は全般的に男性が多いのですが、女性は閉経を過ぎる頃から増加しますので注意が必要です。高血圧から心筋梗塞や脳卒中を引き起こすケースは、むしろ女性のほうが多い傾向があります。
年代別にみると、30代を過ぎる頃から健康診断や人間ドックなどで高血圧を指摘される人が増加します。高血圧をもっとも多く発症するのは、40~50代ですが、若年化する傾向があります。
高血圧の分類と原因
高血圧は、大きく分けて2つあります。原因がはっきり分からない「一次性高血圧」と原因となっている病気が明らかな「二次性高血圧」に分けられます。
一次性高血圧
日本人の約4300万人に及ぶ高血圧患者のうち、約80%は原因がわからない高血圧です。これは遺伝的要因や生活習慣など、様々な要因が複合的に組み合わさって起こると考えられています。また加齢も大きな要因の1つで、加齢とともに誰しも高血圧になりやすくなるといえます。生活習慣で注目されている要因は食塩感受性と肥満です。
食塩摂取過剰
塩分のとりすぎが高血圧の要因になることはよく知られています。しかし厳密には、塩分をとると血圧が上がる人とそうでない人がいることもわかっています。塩分の影響を受けることを「食塩感受性」といいます。食塩感受性のある方にとっては、塩分は大きな要因といえます。
食塩の感受性がない高血圧の方は、減塩の効果はあまり期待できないことになりますが、塩分の過剰摂取はがんをはじめ他の病気のリスクにもなりますので、減塩を心がけましょう。
肥満
後述するように、高血圧は、肥満や内臓肥満に生活習慣病が重積して起こるメタボリックシンドロームと深く関係しています。近年、高血圧が増加している最大の原因が肥満ではないかと考えられています。
肥満やメタボリックシンドロームの人は、インスリン抵抗性(インスリンが効きにくい状態)を補うためにインスリンが多量に分泌された結果、腎臓からのナトリウム排出が抑制されたり、交感神経が緊張して心拍数が増えたりするので、血圧を上昇させます。しかし、こうした人は減量に取り組むことで生活改善の効果が出やすいことも知られています。
二次性高血圧
二次性高血圧は、腎臓や内分泌疾患、心臓や血管の病気などが原因で高血圧になります。一次性高血圧に比べると、やや年齢層が若い人に多い傾向があります。二次性高血圧は血圧が急に上昇することが特徴で、原因となっている病気を治療すれば血圧も正常化する可能性もあります。
二次性高血圧は、血液検査に加えて様々な画像検査などによって原因を特定します。基本的に高血圧が認められる場合は、まず二次性高血圧が除外されるかを確認します。
高血圧の診断
高血圧は、自覚症状がほとんどないことから、健診などで指摘されることによって気づくことが多いようです。高血圧を指摘された場合は、早めに医療機関を受診してその原因を調べることが重要です。
問診
医師による問診で、心臓・腎臓の病気や脳卒中などの既往歴の有無、家族歴や生活習慣についての確認をします。
また、二次性の高血圧ではないか、高血圧の合併症がないかを調べるために、健診の結果も参照されます。例えば、尿検査で蛋白尿が出ている、心電図で心臓肥大の傾向がある、眼の検査で眼底に変化が見られる、といった場合は、治療すべき高血圧があると考えられます。
本当に高血圧かどうかを調べる
健診で指摘されたからと言って、すべての人に治療が必要というわけではありません。まず、本当に高血圧かどうかを確かめなくてはなりません。というのは、健診や外来などで測定する「外来血圧」と、自宅で測定する「家庭血圧」が違うことがあるからです。当科に高血圧として紹介された患者さんのうち、家庭血圧と外来血圧が一致しない方は血圧が高い方のおよそ30%にみられます(図2)。
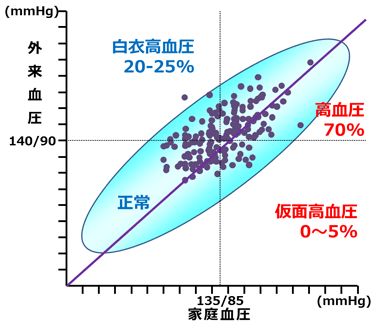
図2 高血圧のタイプ
白衣高血圧
白衣高血圧(はくいこうけつあつ)とは、家庭血圧は正常なのに、外来血圧(白衣着用者の前だけ)が高い高血圧のことをいいます。普段の生活では正常なのですから、治療は必要ありません。
とはいえ、白衣高血圧の人も注意が必要です。6~8年経つと、本当の高血圧へと移行することが知られているからです。
仮面高血圧
仮面高血圧とは、逆に外来血圧は低いのに家庭血圧が高い高血圧のことをいいます。血圧が高い方のおよそ5%にみられます。
仮面高血圧は、診察時以外では血圧が高く、重症と考えられ治療を行います。
高血圧の合併症
高血圧を放置していると、さまざまな合併症を発症します。
4大合併症
高血圧の合併症は、脳血管障害、心臓血管障害、腎臓障害、眼底の異常が代表的です。
脳血管障害
脳の合併症には、ラクナ梗塞をはじめとした脳梗塞、脳出血、くも膜下出血などがあります。
【関連】 脳血管障害(病気事典)を読む
心臓血管障害
心臓血管障害には、高血圧が続くことで心臓の壁が厚くなる心肥大が起こり、心肥大は進行すると心不全におちいります。また、動脈硬化によって狭心症や心筋梗塞なども起こります。
【関連】 肥大型心筋症(病気事典)を読む
腎臓障害
腎臓障害には、腎臓へ高い圧がかかることで蛋白尿が出たり、腎硬化症となったりします。進行すると腎不全におちいります。
【関連】 腎硬化症(病気事典)を読む
眼底の異常
眼の合併症には、細動脈の硬化によって網膜の出血などが起こる高血圧眼底(高血圧性網膜症)があります。進行すると視神経乳頭が腫れて乳頭浮腫が起こります。
【関連】 高血圧性網膜症(病気事典)を読む
メタボリックシンドローム
高血圧は、メタボリックシンドロームの大きな要因の1つです。少し血圧が高い程度であっても、メタボリックシンドロームの項目が増えると、心血管疾患や腎不全などになる確率が高くなります。このため、高血圧合併症の発症予防として、メタボリックシンドロームの予防は重要です。
2008年から、40~74歳までを対象にした特定健康診断・特定保健指導が導入されました。内臓脂肪の量を測るために腹囲を測定し、男性85㎝、女性90㎝以上で、かつ高血圧・脂質異常・高血糖のうちの2つ以上が該当するとメタボリックシンドロームと診断されて、保健指導を受けることになっています(表1)。
| 内臓脂肪の蓄積 | 腹囲(へそ周り) 男性85cm以上、女性90cm以上 |
|---|
上記に加えて、下記の2項目以上が当てはまるとメタボリックシンドロームと診断する。
| 脂質異常 |
中性脂肪 150mg/dL以上/
HDL(善玉)コレステロール 40mg/dL未満のいずれかまたは両方 |
|---|---|
| 高血圧 |
最高(収縮期)血圧 130mmHg以上/
最低(拡張期)血圧 85mmHg以上のいずれかまたは両方 |
| 高血糖 | 空腹時血糖値 110mg/dL以上 |
メタボリックシンドロームの診断基準では、血圧(130/85mmHg)や血糖の値は、明らかに病気に該当する数値より低めのグレーゾーンに設定されています。やや軽い異常が重なった人への予防的な対処を念頭に置いたものです。
生活習慣病には「ドミノ倒し」のような流れがあります。生活習慣の乱れ(過食・運動不足)が肥満をもたらし、血糖値を降下させるホルモンであるインスリンの効きが悪くなるなどして、高血圧、脂質異常、高血糖を引き起こし、やがて動脈硬化から心筋梗塞や脳卒中に至るのです。早めに肥満を解消すれば、こうしたメタボリックシンドロームの悪い流れを断ち切る予防策がとりやすくなります。

NTT東日本関東病院 高血圧・腎臓内科 部長
取得専門医・認定医
- 日本腎臓学会専門医・指導医
- 日本透析医学会専門医・指導医
- 日本内科学会認定内科医・総合内科専門医・指導医
- 日本医師会認定産業医
- 高血圧学会専門医・指導医