医療特集
高血圧について - 生活習慣の改善と治療
更新日:2016/12/01
高血圧の治療について伺いました。

お話を伺った先生:
NTT東日本関東病院 高血圧・腎臓内科 部長
渋谷 祐子(しぶや ゆうこ)
生活習慣の改善
高血圧の治療の目的は、高血圧の合併症を起こさないようにすることです。血圧を下げることにより、合併症の発症を予防し、また進行させないことが大切です。
高血圧の治療は、家庭血圧を計測しながら生活習慣の改善を試みることから始めます。ただし、既に何らかの合併症が出ている人には並行して薬物治療を行います。
エビデンス(科学的根拠)に基づいて、以下のような生活習慣の改善が推奨されています。
塩分
食事から取り入れる塩分は、1日6g未満にします。調理を工夫して、薄味に慣れるようにすることがポイントです。
日本人の平均塩分摂取量は1日10g以上もあります。漬物などを多く食べる習慣は減っていますが、世界的に見れば味噌・醤油などを用いる日本食は塩分が多いといえます。身近な食品の塩分量は、醤油(大さじ1)約2.6g、味噌(大さじ1)約2g、梅干し(1個)約2g、ラーメン約5g、カレーライス約3gなどです。
外食やコンビニエンスストアの弁当、加工品などには塩分が多く含まれています。例えば、味噌汁は具だけを食べる、麺類のつゆは飲まないといった細かい工夫で日々少しずつ減らしていきましょう。
意外と知られていないのですが、かまぼこやソーセージなどの加工食品にも塩分が多く、うどんやそば、パンにも塩分が含まれています。加工食品などには塩分量が表示されていますので、ぜひ参考にしてください。
野菜
腎臓病や糖尿病でなければ、野菜や果物を積極的に取るようにしましょう。野菜や果物に含まれるカリウムは、血液中のナトリウムの排泄を促して血圧を下げる作用があります。
既に腎臓病がある人は、カリウムが排泄できなくなっているので、野菜の摂取を制限する必要があります。また、果物は果糖が多く含まれているので、糖尿病の人は要注意です。
カロリー制限
BMI [体重(kg)÷身長(m)÷身長(m)]を計算してみて、もしその値が25以上であれば、25未満を目指して減量に努めてください。
カロリー制限には、脂肪分を多く含む食べものを控え、青魚類を食べるよう心がけるのも効果的です。
BMIチェックツール
BMI(Body Mass Index)は、肥満の判定に用いられるものです。最も疾患の少ないBMI22を基準としています。
チェックツールでBMIを計算してみましょう。
- 標準体重=身長m×身長m×22
- 自分のBMI=体重kg÷身長m÷身長m
※身長と体重を入力し、「計算」ボタンを押してください。
※半角数字で入力してください。
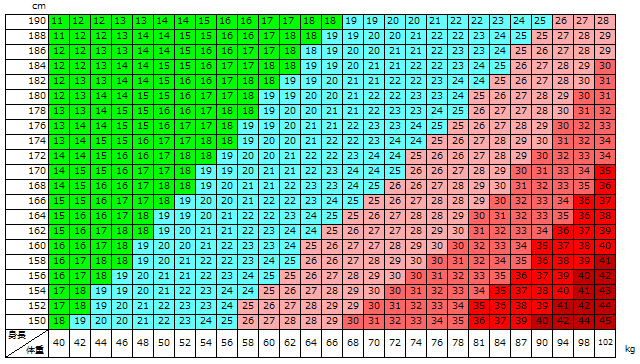
- 低体重 18.5未満
- 普通体重 18.5以上~25未満
- 肥満度1 25以上~30未満
- 肥満度2 30以上~35未満
- 肥満度3 35以上~40未満
- 肥満度4 40以上
※表の中の数値は四捨五入しています。
図5 BMI早見表
飲酒
アルコール量に換算して毎日20mL以上を摂取すると、血圧が上昇するという報告があります。これは、ビール500mL、日本酒1合、ワイン2杯に相当する量です。女性はアルコールの影響を受けやすいので、その半分量で血圧が上昇します。これを超えないようにしましょう。
喫煙
たばこを吸うと、ニコチンが交感神経系を刺激するために血圧が上がります。また脈拍も増加させ、狭心症や心筋梗塞などの虚血性心疾患のリスクになります。喫煙者のそばにいて、間接的に副流煙を吸うことでも同じ影響が出ますので、家族や周囲の人の協力も必要です。
運動
心臓や脳に病気がなければ、ウォーキングなどの有酸素運動を毎日30分以上行うことが推奨されます。瞬間的に強い力を入れるような運動(腹筋など)は避けてください。
また、減量には適切な食事療法との組み合わせが効果的です。
薬物療法
家庭血圧を測定し、生活習慣改善に取り組んでも、なお、140/90mmHgという状態が1~数カ月以上続いている人、血液検査等の結果から合併症が出ていると診断された人は、薬物治療が必要です。また、痩せている人は減量などの生活習慣改善の効果が得られにくいことがあり、薬物療法を選択せざるを得ない場合があります。
降圧薬の種類
血圧を下げる薬を降圧薬と呼びます。降圧薬の第一選択薬として、以下の種類があげられます。
- ① カルシウム拮抗薬(きっこうやく)
- ②RA系抑制薬(レニン・アンジオテンシン系阻害薬)
- ③利尿薬
降圧薬はどれも一定の降圧効果が認められていますが、使用にあたってはそれぞれに注意すべき病態などがあります。どの薬剤を処方するかは、患者さんの年齢や合併症の病態などに応じて医師が適切に判断します。
RA系阻害薬について
糖尿病性腎症や慢性糸球体腎炎(しきゅうたいじんえん)といった蛋白尿が出ている人の場合には、RA系阻害薬が第一選択薬となります。蛋白尿が出ていない人には、その他カルシウム拮抗薬や利尿薬も第一選択薬です。
心臓や腎臓などの障害の程度が強い場合は、1種類の降圧薬では十分な効果が得られないので、複数の薬を組み合わせることになります。
降圧薬は長期に渡って使用することが多いこともあり、一般に安全性の高い薬ですが、副作用もゼロではありませんし、薬によっては注意しなくてはならない点があります。
例えば、RA系阻害薬は、夏場で汗をかいて脱水になりやすい時期に、高齢で動脈硬化がある人が用いると、血圧が下がりすぎて、腎臓機能が悪化することがあります。そこで、蛋白尿が出ていない人の場合は、カルシウム拮抗薬など、別の種類の薬が望ましいことがあります。
それ以外の副作用では、RA系阻害薬の一種であるACE阻害薬で空咳を起こす場合があります。降圧薬は種類が多いので、問題が出た場合は違う種類に変えて用います。
服薬量の調節
血圧は1年を通じて一定のレベル(正常範囲内)に維持しておくことが大切です。処方された薬は、「最近は調子がいいから」などの理由で自己の判断でやめたり減量したりせず、必ず医師の指示に従ってください。
また血圧は季節によっても変動し、冬は高め夏は低めという傾向があります。主治医は家庭血圧の記録表に基づいて、夏場は降圧薬の量を減らし冬場は量を元に戻す、というような調整をします。そのためにも家庭血圧を測り続けていることが大切です。薬に関する疑問や希望があれば、遠慮せず主治医に相談しましょう。
服薬治療をしていても、生活習慣の改善は並行して続ける必要があります。太っている人の場合は生活習慣を改善した際の効果が出やすく、3kgの減量で血圧低下の効果がみられることも少なくありません。
薬はやめられるのか
高血圧の薬はやめられない、とよく言われます。高齢者の場合、収縮期血圧が110mmHg未満になったら休薬の目安ですが、それがなかなか簡単なことではないからです。
ただし、薬をゼロにするのは難しくても、減薬できる人は大勢います。生活習慣を見直し、血圧をコントロールしていきましょう。
- 1
- 2

NTT東日本関東病院 高血圧・腎臓内科 部長
取得専門医・認定医
- 日本腎臓学会専門医・指導医
- 日本透析医学会専門医・指導医
- 日本内科学会認定内科医・総合内科専門医・指導医
- 日本医師会認定産業医
- 高血圧学会専門医・指導医